„`html
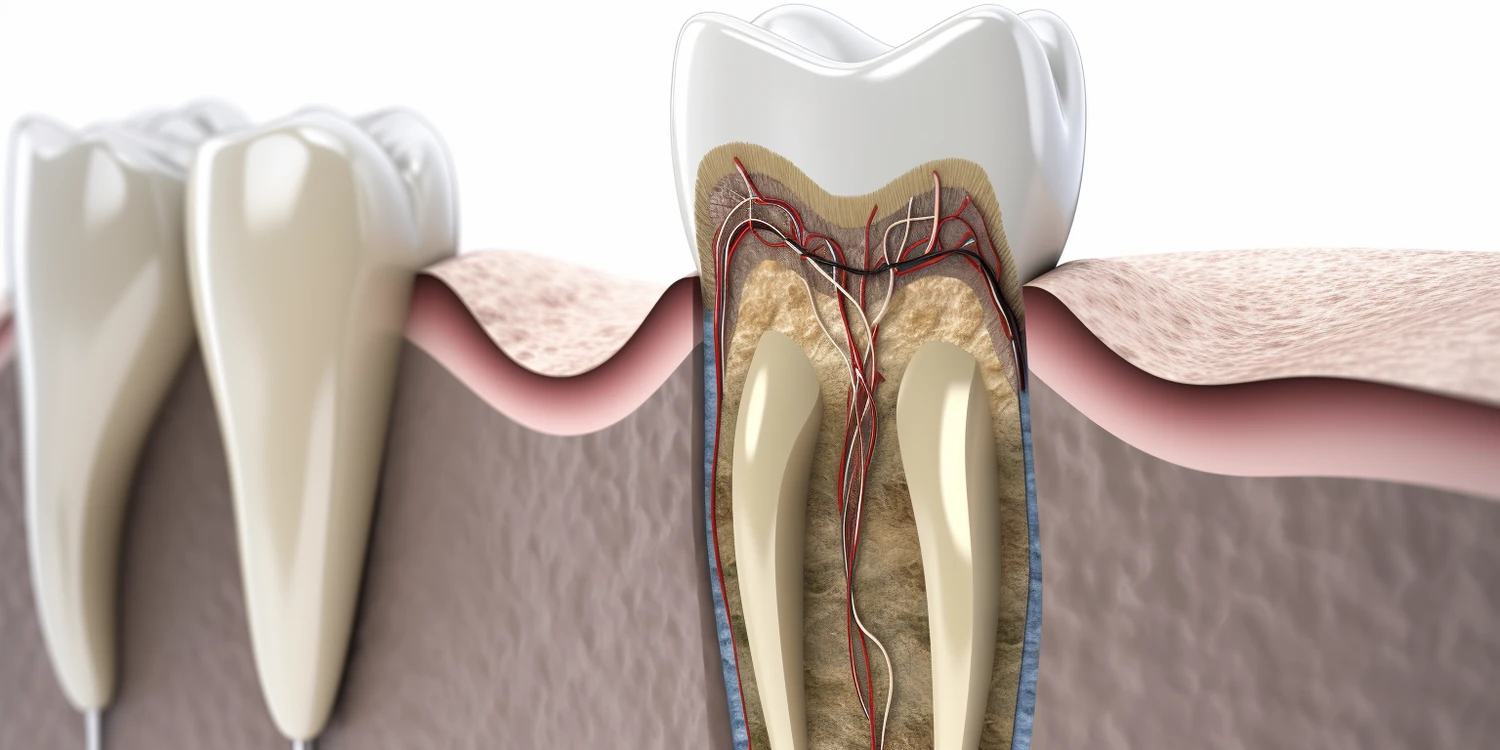
Kanałowe leczenie zęba, znane również jako endodoncja, to zaawansowana procedura stomatologiczna mająca na celu uratowanie zęba, który uległ głębokiemu uszkodzeniu miazgi. Miazga to delikatna tkanka znajdująca się wewnątrz zęba, zawierająca nerwy i naczynia krwionośne. Kiedy miazga zostaje zainfekowana lub ulegnie zapaleniu z powodu próchnicy, urazu lub pęknięcia zęba, może to prowadzić do silnego bólu i konieczności ekstrakcji zęba, jeśli nie zostanie podjęte odpowiednie leczenie. Procedura endodontyczna polega na usunięciu zainfekowanej lub uszkodzonej miazgi, dokładnym oczyszczeniu i dezynfekcji kanałów korzeniowych, a następnie ich szczelnym wypełnieniu specjalnym materiałem. Celem jest wyeliminowanie źródła infekcji i zapobiegnięcie dalszemu rozwojowi stanu zapalnego, co pozwala zachować ząb w jamie ustnej i przywrócić jego funkcjonalność. W przeciwnym razie, nieleczone zapalenie miazgi może prowadzić do powstania ropnia w kości wokół wierzchołka korzenia, co stanowi poważne zagrożenie dla zdrowia ogólnego i może wymagać bardziej skomplikowanego leczenia.
Rozpoznanie potrzeby leczenia kanałowego zazwyczaj opiera się na kilku kluczowych objawach i badaniach diagnostycznych. Pacjenci często zgłaszają się do gabinetu stomatologicznego z powodu silnego, pulsującego bólu zęba, który nasila się w nocy lub przy zmianach temperatury. Ból może być spontaniczny, czyli pojawiać się bez wyraźnego bodźca, lub może być wywoływany przez gorące lub zimne napoje i pokarmy. Inne symptomy to nadwrażliwość zęba na nacisk, obrzęk dziąsła w okolicy bolącego zęba, a w bardziej zaawansowanych przypadkach widoczny w postaci guzka ropnego na dziąśle. Czasami, szczególnie w przypadku martwej miazgi, ból może być stłumiony lub nawet nieobecny, a infekcja postępuje w ukryciu. W takich sytuacjach kluczową rolę odgrywają badania radiologiczne, takie jak zdjęcie rentgenowskie, które pozwala dentyście ocenić stan kości wokół korzenia zęba i wykryć ewentualne zmiany zapalne. Testy żywotności miazgi, polegające na reakcji zęba na zimno lub prąd elektryczny, również dostarczają cennych informacji diagnostycznych. Wywiad z pacjentem dotyczący historii bólu, urazów czy przebytych zabiegów stomatologicznych jest równie ważny w procesie decyzyjnym.
Głównym wskazaniem do przeprowadzenia leczenia kanałowego jest głębokie zapalenie miazgi, często spowodowane nieleczoną lub zaawansowaną próchnicą, która penetruje aż do wnętrza zęba. Poza próchnicą, inne przyczyny obejmują urazy mechaniczne, takie jak uderzenie w ząb, które może spowodować pęknięcie korony lub korzenia, a także głębokie wypełnienia czy powtarzające się zabiegi stomatologiczne na tym samym zębie, które mogą prowadzić do podrażnienia miazgi. Martwica miazgi, czyli obumarcie tkanki wewnątrz zęba, również wymaga leczenia kanałowego, aby zapobiec rozprzestrzenianiu się bakterii i toksyn do otaczających tkanek. W przypadku reinfekcji zęba, czyli ponownego pojawienia się stanu zapalnego w leczonym wcześniej kanale, konieczne może być powtórne leczenie endodontyczne. Dodatkowo, zęby przeznaczone do odbudowy protetycznej, zwłaszcza jeśli wymagają oszlifowania, mogą wymagać leczenia kanałowego, aby zapobiec przyszłym komplikacjom.
Przygotowanie pacjenta do zabiegu kanałowego
Skuteczne leczenie kanałowe rozpoczyna się od odpowiedniego przygotowania pacjenta, które obejmuje zarówno aspekty medyczne, jak i psychologiczne. Przed przystąpieniem do zabiegu dentysta przeprowadza szczegółowy wywiad lekarski, pytając o ogólny stan zdrowia, przyjmowane leki, alergie oraz ewentualne choroby przewlekłe, takie jak cukrzyca czy choroby serca. Informacje te są kluczowe, ponieważ niektóre schorzenia lub przyjmowane medykamenty mogą wpływać na proces gojenia lub wymagać specjalnych środków ostrożności podczas zabiegu, na przykład antybiotykoterapii profilaktycznej u pacjentów z wadami serca. Ważne jest również, aby pacjent poinformował dentystę o wszelkich wcześniejszych doświadczeniach stomatologicznych, zwłaszcza jeśli w przeszłości miał do czynienia z problemami endodontycznymi lub odczuwał silny lęk przed zabiegami dentystycznymi. Dentyści często stosują różne techniki, aby zminimalizować stres i dyskomfort pacjenta, w tym tłumaczenie każdego etapu procedury, stosowanie znieczulenia miejscowego, a w niektórych przypadkach nawet sedacji.
Kolejnym ważnym elementem przygotowania jest wykonanie odpowiednich badań diagnostycznych. Przed rozpoczęciem leczenia kanałowego dentysta zazwyczaj zleca wykonanie zdjęcia rentgenowskiego zęba, które pozwala ocenić anatomię korzeni, długość kanałów korzeniowych oraz obecność ewentualnych zmian zapalnych w tkankach okołowierzchołkowych. Czasami konieczne może być wykonanie dodatkowych zdjęć, na przykład pantomograficznego, które daje obraz całej szczęki i żuchwy, lub tomografii komputerowej (CBCT), która dostarcza trójwymiarowych obrazów o wysokiej rozdzielczości, umożliwiając precyzyjne zaplanowanie leczenia, szczególnie w skomplikowanych przypadkach. Na podstawie zebranych danych radiologicznych oraz wyników badań klinicznych dentysta może ustalić optymalny plan leczenia, ocenić rokowanie i poinformować pacjenta o przebiegu procedury oraz ewentualnych ryzykach. W przypadku niektórych infekcji, szczególnie jeśli pacjent odczuwa silny ból lub obecne są objawy ogólnoustrojowe, dentysta może zalecić przyjęcie antybiotyku jeszcze przed rozpoczęciem właściwego leczenia kanałowego, aby zredukować stan zapalny i zapobiec rozprzestrzenianiu się infekcji.
Psychologiczne przygotowanie pacjenta do leczenia kanałowego jest równie istotne jak aspekty fizyczne. Wielu pacjentów odczuwa lęk przed tym zabiegiem, często podsycany przez mity i nieprawdziwe informacje. Dentysta powinien poświęcić czas na rozmowę z pacjentem, wyjaśnienie każdego etapu procedury w sposób zrozumiały i spokojny, a także odpowiedzenie na wszelkie pytania i rozwianie wątpliwości. Ważne jest, aby pacjent wiedział, czego może się spodziewać podczas wizyty, jakie odczucia mogą mu towarzyszyć, a także jakie są korzyści z przeprowadzenia leczenia. Nowoczesne techniki znieczulenia miejscowego sprawiają, że zabieg jest zazwyczaj bezbolesny, a pacjent może odczuwać jedynie delikatny nacisk lub wibracje. W przypadku pacjentów z silnym lękiem dentystycznym, można rozważyć zastosowanie innych metod, takich jak sedacja wziewna podtlenkiem azotu (tzw. gaz rozweselający) lub, w skrajnych przypadkach, znieczulenie ogólne, choć te opcje są rzadziej stosowane w leczeniu kanałowym w porównaniu do innych procedur stomatologicznych. Kluczem jest budowanie zaufania i poczucia bezpieczeństwa pacjenta.
Przebieg leczenia kanałowego krok po kroku
Pierwszym i kluczowym etapem kanałowego leczenia zęba jest zapewnienie pacjentowi odpowiedniego komfortu i znieczulenia. Dentysta aplikuje miejscowy środek znieczulający w okolicach leczonego zęba, co sprawia, że cały obszar staje się niewrażliwy na ból podczas zabiegu. Po upewnieniu się, że znieczulenie działa w pełni, na ząb zakładany jest koferdam, czyli specjalna, gumowa osłona. Koferdam ma wiele istotnych funkcji: izoluje leczony ząb od reszty jamy ustnej, zapobiegając dostawaniu się śliny i bakterii do pola zabiegowego, co jest kluczowe dla sterylności procedury. Chroni również pacjenta przed przypadkowym połknięciem lub aspiracją drobnych narzędzi endodontycznych, a także zapobiega kontaktowi z płynami do płukania, które mogą być gorzkie. Po zabezpieczeniu zęba, dentysta przystępuje do otwarcia komory zęba, czyli usunięcia fragmentu tkanki, który pokrywa miazgę. Używa do tego celu specjalnych wierteł stomatologicznych, tworząc dostęp do kanałów korzeniowych.
Po uzyskaniu dostępu do kanałów korzeniowych następuje etap ich opracowywania mechanicznego i chemicznego. Dentysta używa specjalnych, bardzo cienkich narzędzi endodontycznych, zwanych pilnikami, które mają na celu usunięcie zainfekowanej lub martwej miazgi z wnętrza kanałów. Pilniki te różnią się grubością i kształtem, a ich dobór zależy od anatomii konkretnego kanału. Proces ten jest stopniowy, zaczynając od pilników o mniejszej średnicy i przechodząc do coraz grubszych, co pozwala na stopniowe poszerzanie i oczyszczanie kanału. Równocześnie z opracowywaniem mechanicznym, kanały są płukane specjalnymi roztworami dezynfekującymi, najczęściej podchlorynem sodu. Ten płyn ma za zadanie rozpuszczać pozostałości tkanki organicznej, zabijać bakterie i usuwać produkty ich metabolizmu. Kluczowe jest dokładne przepłukanie całego systemu kanałowego, aby zapewnić jego całkowitą czystość. W trakcie tego etapu dentysta precyzyjnie mierzy długość każdego kanału korzeniowego za pomocą specjalnego urządzenia zwanego endometrem, a także wykonuje zdjęcia rentgenowskie z umieszczonymi w kanałach pilnikami, aby potwierdzić ich prawidłowe umiejscowienie i długość.
Kolejnym krokiem jest dokładne osuszenie kanałów korzeniowych przy użyciu sterylnych, papierowych stożków. Po całkowitym oczyszczeniu i dezynfekcji, wnętrze kanałów musi być idealnie suche, aby zapewnić skuteczne i szczelne wypełnienie. Gdy kanały są już osuszone, przystępuje się do ich wypełnienia materiałem endodontycznym. Najczęściej stosowanym materiałem jest gutaperka, naturalny polimer o właściwościach termoplastycznych, który jest biokompatybilny i łatwy do manipulacji. Gutaperka jest formowana w postaci cienkich stożków, które są następnie umieszczane w kanałach korzeniowych. Aby zapewnić szczelność wypełnienia, stosuje się dodatkowo specjalny cement, zwany uszczelniaczem, który wypełnia przestrzenie między stożkami gutaperki a ścianami kanału. Celem jest całkowite zablokowanie drogi dla bakterii i płynów z tkanek otaczających ząb, co zapobiega ponownej infekcji. Po wypełnieniu kanałów, nadmiar materiału jest usuwany, a komora zęba jest tymczasowo lub ostatecznie odbudowywana. Zazwyczaj po leczeniu kanałowym ząb wymaga również odbudowy protetycznej, na przykład koroną protetyczną, aby przywrócić mu pełną funkcjonalność i wytrzymałość.
Zastosowanie nowoczesnych technologii w leczeniu kanałowym
Nowoczesna endodoncja znacząco poszerzyła możliwości leczenia kanałowego, wprowadzając technologie, które zwiększają precyzję, skuteczność i komfort pacjenta. Jednym z przełomowych narzędzi jest mikroskop zabiegowy. Pozwala on dentyście na powiększenie obrazu leczonego zęba nawet kilkunastokrotnie, co umożliwia dostrzeżenie najmniejszych szczegółów anatomicznych, takich jak dodatkowe kanały, pęknięcia czy niedopełnione wcześniej fragmenty kanałów. Dzięki lepszemu oświetleniu i powiększeniu, mikroskop zabiegowy pozwala na dokładniejsze usunięcie zainfekowanej tkanki, precyzyjne opracowanie kanałów i skuteczne wypełnienie. Jest to szczególnie ważne w przypadku zębów o skomplikowanej anatomii korzeni, gdzie tradycyjne metody mogą być niewystarczające. Użycie mikroskopu znacząco redukuje ryzyko przeoczenia istotnych elementów i zwiększa szansę na pomyślne zakończenie leczenia, nawet w najbardziej wymagających przypadkach.
Kolejnym istotnym postępem są nowoczesne systemy maszynowego opracowywania kanałów korzeniowych. Tradycyjnie kanały były opracowywane ręcznie za pomocą pilników, co wymagało dużej precyzji i doświadczenia. Obecnie dostępne są specjalne, elastyczne pilniki wykonane z niklowo-tytanowych stopów, które pracują w połączeniu z niewielkimi, precyzyjnymi silnikami endodontycznymi. Pilniki te mają zdolność do samodzielnego dopasowania się do kształtu kanału, zmniejszając ryzyko jego perforacji lub złamania. Silniki endodontyczne pozwalają na kontrolowanie prędkości obrotowej i momentu obrotowego pilnika, co zapewnia bezpieczne i efektywne opracowanie kanału. Systemy te skracają czas zabiegu, zmniejszają wysiłek lekarza i minimalizują ryzyko powikłań, zapewniając jednocześnie idealne przygotowanie kanałów do wypełnienia. Wiele z tych systemów posiada również funkcje oscylacyjne lub recyprokalne, które dodatkowo zwiększają skuteczność opracowywania i zmniejszają ryzyko powstania tzw. „schodków” w kanale.
W diagnostyce i planowaniu leczenia kanałowego nieocenioną rolę odgrywa również tomografia komputerowa wiązki stożkowej (CBCT). W przeciwieństwie do tradycyjnych zdjęć rentgenowskich, CBCT generuje trójwymiarowe obrazy zębów i otaczających ich struktur z bardzo wysoką rozdzielczością. Pozwala to na dokładne zobrazowanie anatomii systemu korzeniowego, w tym obecności dodatkowych kanałów, anomalii anatomicznych, pęknięć korzenia czy zmian zapalnych, które mogą być niewidoczne na standardowym zdjęciu RTG. Dzięki CBCT dentysta może precyzyjnie zaplanować przebieg leczenia, wybrać odpowiednie narzędzia i materiały, a także ocenić rokowanie. Jest to szczególnie pomocne w przypadkach powtórnego leczenia kanałowego, gdzie poprzednie leczenie mogło być niepełne lub doszło do reinfekcji. Wykorzystanie CBCT znacząco zwiększa przewidywalność zabiegu i pozwala na uniknięcie niepotrzebnych komplikacji, podnosząc ogólny standard opieki endodontycznej.
Zalecenia po leczeniu kanałowym zęba
Po zakończeniu procedury kanałowego leczenia zęba, pacjent otrzymuje szereg zaleceń, które są kluczowe dla zapewnienia długoterminowego sukcesu terapii i szybkiego powrotu do zdrowia. Bezpośrednio po zabiegu, pacjent może odczuwać pewien dyskomfort, ból lub tkliwość leczonego zęba. Jest to normalna reakcja organizmu na interwencję stomatologiczną. Dentysta zazwyczaj zaleca stosowanie dostępnych bez recepty leków przeciwbólowych, takich jak ibuprofen lub paracetamol, aby złagodzić te dolegliwości. Ważne jest, aby przyjmować je regularnie, zgodnie z zaleceniami, szczególnie w pierwszych dniach po zabiegu. Należy unikać przyjmowania aspiryny, ponieważ może ona nasilać krwawienie. W przypadku silnego lub nieustępującego bólu, należy skontaktować się z gabinetem stomatologicznym.
Higiena jamy ustnej po leczeniu kanałowym powinna być utrzymana na najwyższym poziomie, ale z pewnymi modyfikacjami. Przez pierwszą dobę po zabiegu zaleca się unikanie intensywnego płukania ust, aby nie zakłócić procesu gojenia i nie uszkodzić ewentualnego opatrunku tymczasowego. Po tym czasie, należy powrócić do regularnego szczotkowania zębów dwa razy dziennie oraz nitkowania przestrzeni międzyzębowych. Ważne jest jednak, aby być delikatnym w okolicy leczonego zęba, aby uniknąć podrażnienia. Dentysta może również zalecić stosowanie specjalnych płynów do płukania jamy ustnej z chlorheksydyną, które mają działanie antybakteryjne i wspomagają gojenie tkanek. Należy unikać spożywania twardych pokarmów, które mogłyby obciążyć leczony ząb i spowodować jego uszkodzenie, dopóki nie zostanie on w pełni odbudowany, na przykład poprzez założenie korony protetycznej.
Kluczowym elementem długoterminowej opieki po leczeniu kanałowym jest regularne kontrolowanie stanu zęba w gabinecie stomatologicznym. Po kilku miesiącach od zakończenia leczenia, dentysta zazwyczaj zleca wykonanie kontrolnego zdjęcia rentgenowskiego, aby ocenić, czy zmiany zapalne w tkankach okołowierzchołkowych uległy wygojeniu. Kontrole te pozwalają na wczesne wykrycie ewentualnych problemów, takich jak reinfekcja czy pęknięcie korony odbudowującego zęba. Należy pamiętać, że ząb po leczeniu kanałowym, choć jest żywy w sensie braku miazgi, może stać się bardziej kruchy i podatny na złamania, dlatego jego odbudowa protetyczna, najczęściej w postaci korony, jest często niezbędna do przywrócenia pełnej funkcjonalności i ochrony przed dalszymi uszkodzeniami. Regularne wizyty kontrolne u dentysty oraz dbanie o higienę jamy ustnej są gwarancją utrzymania zęba w dobrym stanie przez wiele lat.
„`