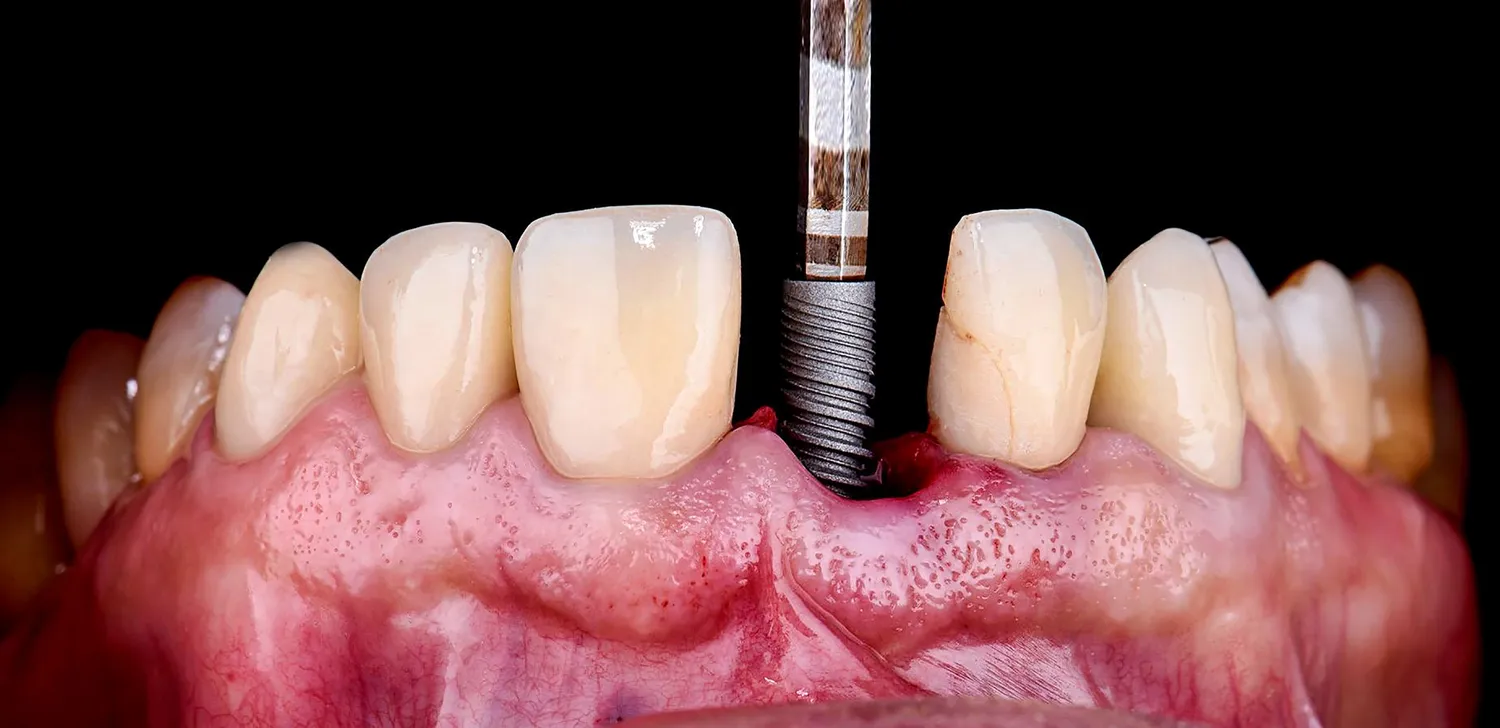
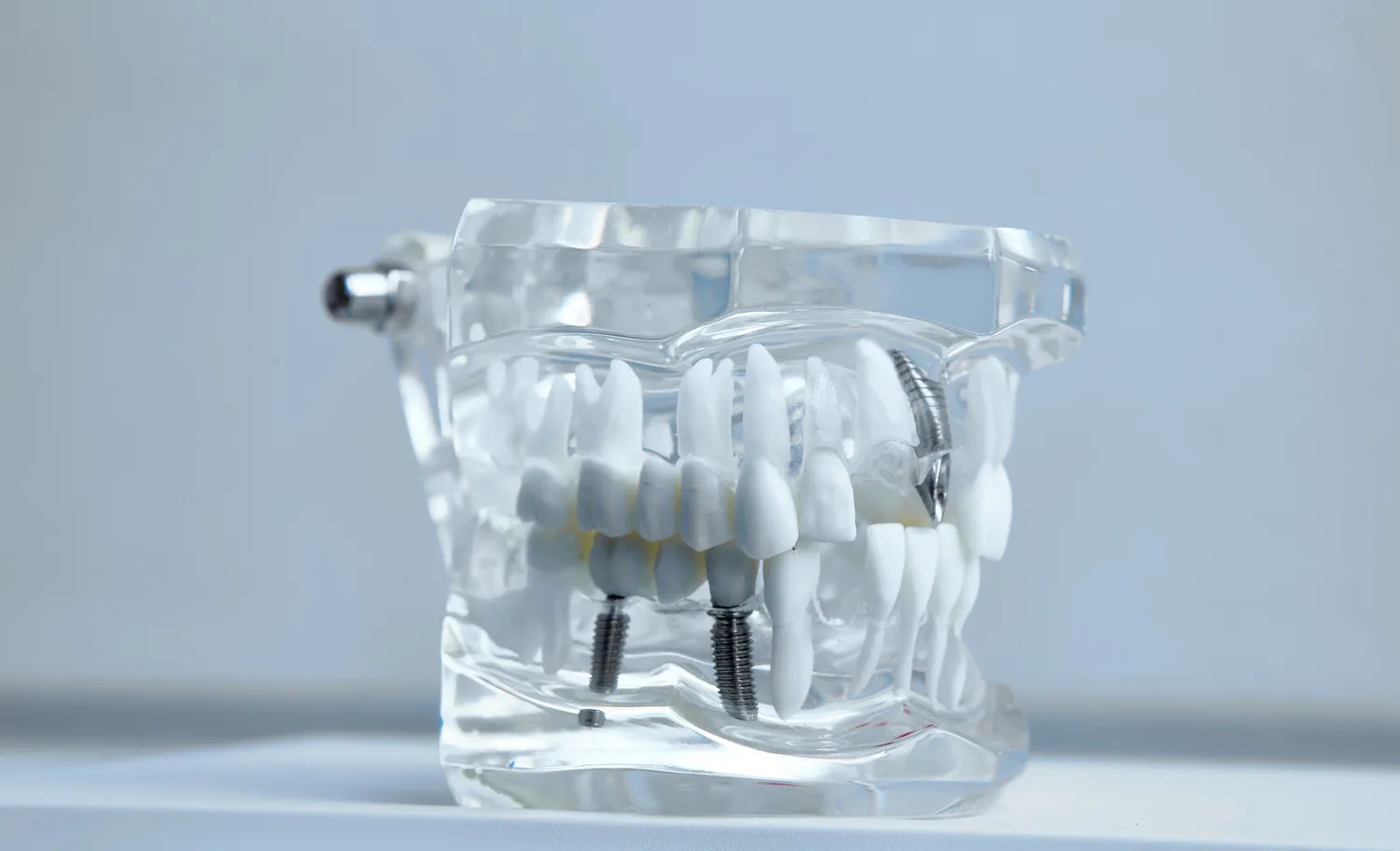
Implanty stomatologiczne to rewolucyjne rozwiązanie w protetyce stomatologicznej, pozwalające na skuteczne i estetyczne odtworzenie utraconych zębów. Ich popularność stale rośnie, jednak nie każdy pacjent kwalifikuje się do tego typu leczenia. Istnieje szereg czynników, które mogą stanowić przeciwwskazania do wszczepienia implantów, zarówno bezwzględne, jak i względne. Zrozumienie tych ograniczeń jest kluczowe dla zapewnienia bezpieczeństwa i sukcesu terapii implantologicznej. Zaniedbanie oceny stanu zdrowia pacjenta i istnienia potencjalnych przeciwwskazań może prowadzić do poważnych komplikacji, takich jak nieprawidłowe gojenie, odrzucenie implantu czy infekcje.
Celem niniejszego artykułu jest szczegółowe omówienie implantów stomatologicznych przeciwwskazania, aby dostarczyć kompleksowej wiedzy pacjentom rozważającym tę formę leczenia. Przedstawimy główne przeszkody, które mogą uniemożliwić lub czasowo wykluczyć możliwość wszczepienia implantów, a także omówimy, w jaki sposób poszczególne schorzenia wpływają na proces implantacji. Ważne jest, aby każdy pacjent przed podjęciem decyzji o leczeniu implantologicznym odbył szczegółową konsultację z lekarzem stomatologiem, który przeprowadzi dokładny wywiad medyczny i oceni wszystkie potencjalne ryzyka.
W dalszej części artykułu przyjrzymy się bliżej chorobom ogólnoustrojowym, które mogą wpływać na proces osteointegracji, czyli zrastania się implantu z kością. Omówimy również rolę higieny jamy ustnej oraz wpływ palenia tytoniu na powodzenie leczenia. Zrozumienie tych aspektów pozwoli na świadome podjęcie decyzji i przygotowanie się do zabiegu, minimalizując ryzyko niepowodzenia. Pamiętajmy, że implantologia to dziedzina medycyny, która wymaga precyzyjnego podejścia i indywidualnej oceny każdego pacjenta.
Przeciwwskazania do implantów stomatologicznych kluczowe znaczenie chorób ogólnoustrojowych dla procedury
Choroby ogólnoustrojowe stanowią jedną z najistotniejszych grup przeciwwskazań do przeprowadzenia zabiegu wszczepienia implantów stomatologicznych. Systemowe schorzenia mogą znacząco wpływać na zdolność organizmu do regeneracji, gojenia się ran oraz prawidłowej reakcji na ciało obce, jakim jest implant. Niewyrównane lub źle kontrolowane choroby mogą prowadzić do powikłań, takich jak opóźnione gojenie, infekcje, czy nawet odrzucenie wszczepu. Dlatego tak ważne jest, aby przed planowanym leczeniem implantologicznym pacjent przedstawił lekarzowi pełną historię medyczną i poinformował o wszystkich istniejących schorzeniach.
Jednym z najczęściej wymienianych przeciwwskazań jest niekontrolowana cukrzyca. Podwyższony poziom glukozy we krwi negatywnie wpływa na mikrokrążenie i funkcje immunologiczne, co może utrudniać proces osteointegracji i zwiększać ryzyko infekcji. Pacjenci z cukrzycą, u których poziom cukru jest stabilny i dobrze kontrolowany farmakologicznie, często mogą być kwalifikowani do leczenia implantologicznego, jednak wymaga to ścisłej współpracy z lekarzem prowadzącym i częstszych kontroli pozabiegowych.
Choroby układu krążenia, takie jak nadciśnienie tętnicze, choroba niedokrwienna serca czy przebyty zawał serca, również mogą stanowić przeciwwskazanie. W przypadku nadciśnienia, jego niestabilność może prowadzić do zwiększonego krwawienia podczas zabiegu i utrudniać gojenie. Pacjenci z chorobami serca często przyjmują leki rozrzedzające krew, co również wymaga szczególnej ostrożności i odpowiedniego przygotowania do zabiegu. Ważne jest, aby lekarz stomatolog miał pełną wiedzę na temat stanu sercowo-naczyniowego pacjenta i ewentualnie skonsultował się z kardiologiem.
Inne schorzenia, takie jak choroby autoimmunologiczne (np. reumatoidalne zapalenie stawów, toczeń), choroby autoimmunologiczne tarczycy czy problemy z krzepnięciem krwi (np. hemofilia), wymagają indywidualnej oceny ryzyka. W niektórych przypadkach, po konsultacji ze specjalistą i odpowiednim przygotowaniu, leczenie implantologiczne może być możliwe, jednak w innych może stanowić bezwzględne przeciwwskazanie ze względu na wysokie ryzyko powikłań.
Implanty stomatologiczne przeciwwskazania związane z leczeniem farmakologicznym i suplementacją
Przyjmowanie niektórych leków oraz stosowanie suplementów diety może wpływać na proces gojenia i zrastania się implantów z kością. Właściwa ocena farmakoterapii pacjenta jest kluczowym elementem kwalifikacji do leczenia implantologicznego. Niektóre substancje czynne mogą zaburzać procesy krzepnięcia krwi, osłabiać układ odpornościowy, czy wpływać na metabolizm kostny, co bezpośrednio przekłada się na powodzenie terapii implantologicznej. Dlatego tak ważne jest, aby pacjent przed zabiegiem poinformował lekarza stomatologa o wszystkich przyjmowanych lekach, suplementach i preparatach ziołowych.
Jedną z grup leków, która może stanowić problem, są leki przeciwzakrzepowe, takie jak warfaryna, acenokumarol czy nowsze doustne antykoagulanty (NOAC). Ich stosowanie zwiększa ryzyko krwawienia śród- i pooperacyjnego, co może komplikować przebieg leczenia. W takich przypadkach często konieczne jest czasowe odstawienie leku lub jego modyfikacja pod ścisłym nadzorem lekarza prowadzącego i kardiologa. Czasowe wycofanie leku powinno być poprzedzone dokładną analizą ryzyka zakrzepowego u pacjenta.
Bisfosfoniany, stosowane w leczeniu osteoporozy i chorób nowotworowych, mogą stanowić kolejne przeciwwskazanie. Leki te, szczególnie podawane dożylnie, mogą zwiększać ryzyko martwicy kości szczęki lub żuchwy (osteonekrozy), zwłaszcza w okolicy wszczepu. Bezpośrednie ryzyko występuje zwykle po dłuższym okresie przyjmowania leków, jednak lekarz implantolog musi być świadomy historii leczenia bisfosfonianami, aby ocenić potencjalne zagrożenie i ewentualnie zmodyfikować plan leczenia.
Stosowanie kortykosteroidów, zwłaszcza w długotrwałej terapii, może osłabiać układ odpornościowy i wpływać na metabolizm kostny, co może negatywnie oddziaływać na proces gojenia i zrastania się implantu. Podobnie, niektóre leki immunosupresyjne, stosowane po przeszczepach narządów, mogą utrudniać proces gojenia i zwiększać ryzyko infekcji. W każdym z tych przypadków, decyzja o kwalifikacji do leczenia implantologicznego powinna być podejmowana indywidualnie, po konsultacji z lekarzem specjalistą prowadzącym pacjenta.
Znaczenie stanu higieny jamy ustnej dla powodzenia implantów stomatologicznych
Niemal równie ważne, jak ogólny stan zdrowia pacjenta, jest utrzymanie nienagannej higieny jamy ustnej. Jest to fundamentalny warunek dla długoterminowego sukcesu leczenia implantologicznego. Zaniedbania w tym zakresie mogą prowadzić do poważnych powikłań, które mogą skutkować utratą wszczepu. Bakterie obecne w jamie ustnej, jeśli nie są regularnie usuwane, mogą kolonizować powierzchnię implantu i otaczające go tkanki, prowadząc do stanów zapalnych.
Głównym zagrożeniem wynikającym z niewłaściwej higieny jest periimplantitis, czyli zapalenie tkanek otaczających implant. Jest to proces analogiczny do paradontozy, lecz dotyczący implantów. Rozpoczyna się od zapalenia dziąseł wokół implantu (mucositis), które może ewoluować w zanik kości wokół implantu, prowadząc do jego niestabilności i ostatecznie do utraty. Zapobieganie periimplantitis opiera się w dużej mierze na profesjonalnej i domowej higienie.
Przed przystąpieniem do zabiegu wszczepienia implantów, lekarz stomatolog zawsze ocenia stan higieny jamy ustnej pacjenta. W przypadku stwierdzenia nieprawidłowości, takich jak obecność próchnicy, stanów zapalnych dziąseł, czy kamienia nazębnego, pacjent jest kierowany na profesjonalne leczenie stomatologiczne i instruktaż higieny. Dopiero po uzyskaniu zadowalającego stanu higieny, można przystąpić do etapu chirurgicznego.
Po zabiegu implantacji, dbałość o higienę staje się jeszcze bardziej rygorystyczna. Pacjent otrzymuje szczegółowe zalecenia dotyczące stosowania odpowiednich szczoteczek (często elektrycznych lub specjalistycznych), nici dentystycznych, irygatorów oraz płukanek. Regularne wizyty kontrolne u stomatologa i higienistki stomatologicznej są niezbędne do monitorowania stanu implantów i wczesnego wykrywania ewentualnych problemów. Pamiętajmy, że implant, choć sztuczny, wymaga takiej samej, a nawet większej troski niż naturalny ząb.
Palenie tytoniu jako poważne przeciwwskazanie do implantów stomatologicznych
Palenie tytoniu jest jednym z najpoważniejszych czynników ryzyka, które mogą znacząco obniżyć powodzenie leczenia implantologicznego. Substancje zawarte w dymie tytoniowym wywierają negatywny wpływ na wiele aspektów procesów zachodzących w jamie ustnej, od gojenia ran po funkcjonowanie układu odpornościowego. Lekarze stomatolodzy często zalecają pacjentom zaprzestanie palenia na okres co najmniej kilku tygodni przed zabiegiem oraz po jego zakończeniu, a w wielu przypadkach wręcz bezwzględnie odradzają implantację osobom nałogowo palącym.
Nikotyna, główny składnik tytoniu, powoduje skurcz naczyń krwionośnych, co prowadzi do zmniejszonego dopływu tlenu i składników odżywczych do tkanek. Jest to szczególnie niekorzystne w procesie gojenia się rany pooperacyjnej i zrastania się implantu z kością. Niedotlenione tkanki są bardziej podatne na infekcje i wolniej się regenerują. Dodatkowo, nikotyna może negatywnie wpływać na komórki kościotwórcze, utrudniając osteointegrację.
Palenie tytoniu znacząco zwiększa również ryzyko wystąpienia periimplantitis. Dym tytoniowy podrażnia tkanki dziąseł, osłabia ich naturalną barierę ochronną i sprzyja namnażaniu się patogennych bakterii. Palacze są bardziej narażeni na rozwój stanów zapalnych wokół implantów, które mogą prowadzić do zaniku kości i utraty wszczepu. Statystyki pokazują, że wskaźnik niepowodzeń implantacji jest znacznie wyższy u osób palących w porównaniu do osób niepalących.
W związku z tym, lekarze implantolodzy często stawiają pacjentom palącym ultimatum – albo zaprzestanie palenia, albo rezygnacja z leczenia implantologicznego. W przypadku osób, które nie są w stanie całkowicie zerwać z nałogiem, zaleca się przynajmniej ograniczenie palenia do minimum oraz rygorystyczne przestrzeganie zaleceń higienicznych i regularne kontrole. Decyzja o kwalifikacji pacjenta palącego do leczenia implantologicznego wymaga szczególnej ostrożności i indywidualnej oceny ryzyka, często w porozumieniu z innymi specjalistami.
Okres ciąży i karmienia piersią jako tymczasowe implanty stomatologiczne przeciwwskazania
Okres ciąży i karmienia piersią to specyficzne stany fizjologiczne, które mogą wpływać na decyzje dotyczące leczenia implantologicznego. Chociaż sam zabieg wszczepienia implantu nie jest bezpośrednio szkodliwy dla płodu czy dziecka karmionego piersią, istnieją pewne względy bezpieczeństwa i komfortu pacjentki, które skłaniają lekarzy do odroczenia procedury. W większości przypadków są to przeciwwskazania względne, które ustępują po zakończeniu okresu laktacji.
Podczas ciąży organizm kobiety przechodzi wiele zmian hormonalnych, które mogą wpływać na stan dziąseł i tkanki przyzębia. Zwiększa się ryzyko obrzęku i krwawienia dziąseł, a także potencjalnie zwiększa się podatność na infekcje. Chociaż te zmiany zazwyczaj nie dyskwalifikują pacjentki z leczenia, mogą one wpłynąć na komfort zabiegu i proces gojenia. Ponadto, niektóre procedury stomatologiczne, szczególnie te bardziej rozległe, mogą wiązać się z koniecznością podania znieczulenia miejscowego, które choć bezpieczne w niewielkich dawkach, jest często unikane w pierwszym trymestrze ciąży.
Kolejnym aspektem jest potencjalne ryzyko związane z przyjmowaniem leków w okresie ciąży i karmienia piersią. Chociaż leczenie implantologiczne zazwyczaj wymaga jedynie miejscowego znieczulenia i ewentualnie antybiotykoterapii, zawsze istnieje możliwość wystąpienia powikłań wymagających interwencji farmakologicznej. Wybór bezpiecznych dla płodu lub niemowlęcia leków może być ograniczony, dlatego w celu zminimalizowania ryzyka, lekarze często preferują odłożenie zabiegu do momentu, gdy pacjentka nie będzie już karmiła piersią.
Okres karmienia piersią również może być traktowany jako czas, w którym lepiej unikać inwazyjnych procedur stomatologicznych. Chociaż większość leków stosowanych w stomatologii jest bezpieczna dla niemowląt, zawsze istnieje pewien margines niepewności. Warto również zaznaczyć, że stres związany z zabiegiem i rekonwalescencja mogą wpływać na samopoczucie matki, a co za tym idzie, na jej zdolność do opieki nad dzieckiem. Dlatego w większości przypadków, zaleca się, aby pacjentki odłożyły planowanie leczenia implantologicznego na okres po zakończeniu karmienia piersią, kiedy organizm wraca do równowagi, a wybór terapii jest szerszy i bezpieczniejszy.
Niewystarczająca ilość tkanki kostnej jako kluczowe implanty stomatologiczne przeciwwskazania
Jednym z podstawowych wymagań do przeprowadzenia zabiegu wszczepienia implantu stomatologicznego jest obecność wystarczającej ilości oraz odpowiedniej jakości tkanki kostnej w miejscu planowanego zabiegu. Kość szczęki lub żuchwy stanowi naturalne podłoże, które musi stabilnie i trwale utrzymać wszczep. Zaniedbanie tej kwestii lub próba wszczepienia implantu w zbyt cienką lub nisko położoną kość może prowadzić do braku osteointegracji, niestabilności implantu, a w konsekwencji do jego utraty.
Utrata tkanki kostnej może być spowodowana różnymi czynnikami. Najczęściej jest to wynik długotrwałego braku zębów, gdzie procesy resorpcji kości postępują w miejscu utraconego korzenia. Również zaawansowane choroby przyzębia, infekcje, urazy, czy niektóre schorzenia ogólnoustrojowe (np. osteoporoza) mogą prowadzić do znacznego ubytku kości. Przed planowanym leczeniem implantologicznym, lekarz stomatolog zawsze wykonuje szczegółowe badania obrazowe, takie jak pantomogram (RTG panoramiczne) lub tomografia komputerowa (CBCT), aby dokładnie ocenić stan i wymiary kości.
Jeśli badania wykażą niewystarczającą ilość tkanki kostnej, nie oznacza to jednak definitywnego przekreślenia możliwości leczenia implantologicznego. W takich sytuacjach stosuje się procedury regeneracyjne, mające na celu odbudowę i powiększenie objętości kości. Najczęściej wykonywanymi zabiegami są sterowana regeneracja tkanki kostnej (GBR) z użyciem materiałów kościozastępczych oraz podniesienie dna zatoki szczękowej (sinus lift), gdy brakuje kości w tylnej części szczęki.
Procedury te pozwalają na stworzenie odpowiedniego podłoża dla implantu, zwiększając szanse na jego skuteczne i trwałe zacementowanie w kości. Czas gojenia po zabiegach regeneracyjnych jest zazwyczaj dłuższy i wymaga cierpliwości, jednak pozwala na przeprowadzenie leczenia implantologicznego u pacjentów, którzy wcześniej nie spełniali kryteriów kwalifikacyjnych. Ważne jest, aby pacjent był świadomy konieczności przeprowadzenia dodatkowych procedur i zaakceptował dłuższy czas leczenia.
Zaburzenia psychiczne i uzależnienia jako istotne implanty stomatologiczne przeciwwskazania
Stan psychiczny pacjenta oraz obecność uzależnień mogą stanowić istotne przeciwwskazania do przeprowadzenia zabiegu wszczepienia implantów stomatologicznych. Terapia implantologiczna jest procesem wymagającym współpracy pacjenta, zarówno na etapie przygotowania, samego zabiegu, jak i w okresie pooperacyjnym. Zaburzenia psychiczne lub uzależnienia mogą utrudniać lub uniemożliwiać spełnienie tych wymagań, prowadząc do niepowodzenia leczenia.
Pacjenci cierpiący na poważne zaburzenia psychiczne, takie jak głęboka depresja, schizofrenia, czy zaburzenia lękowe, mogą mieć trudności z przestrzeganiem zaleceń pooperacyjnych. Mogą mieć problemy z utrzymaniem właściwej higieny jamy ustnej, przyjmowaniem leków, czy stawianiem się na wizyty kontrolne. W skrajnych przypadkach, nieadekwatne postrzeganie rzeczywistości może prowadzić do nieuzasadnionych roszczeń lub negatywnego nastawienia do leczenia, co komplikuje relację lekarz-pacjent.
W przypadku uzależnień, szczególnie od alkoholu i narkotyków, ryzyko powikłań jest znacząco podwyższone. Alkoholizm negatywnie wpływa na proces gojenia, zwiększa ryzyko infekcji i może prowadzić do problemów z koordynacją ruchową, co utrudnia utrzymanie higieny. Używanie narkotyków, szczególnie tych uszkadzających tkanki miękkie i kości, stanowi bardzo poważne przeciwwskazanie. Dodatkowo, osoby uzależnione często mają obniżoną odporność i mogą cierpieć na choroby współistniejące, które dodatkowo komplikują kwalifikację do leczenia implantologicznego.
Warto podkreślić, że nie każde niewielkie zaburzenie nastroju czy sporadyczne spożywanie alkoholu dyskwalifikuje pacjenta. Kluczowe jest indywidualne podejście i ocena lekarza implantologa, często we współpracy z psychologiem lub psychiatrą. Celem jest zapewnienie pacjentowi najlepszych możliwych warunków do przeprowadzenia leczenia i osiągnięcia optymalnych rezultatów. W niektórych przypadkach, zaleca się odroczenie leczenia implantologicznego do momentu uzyskania stabilizacji stanu psychicznego lub wyjścia z nałogu.