„`html
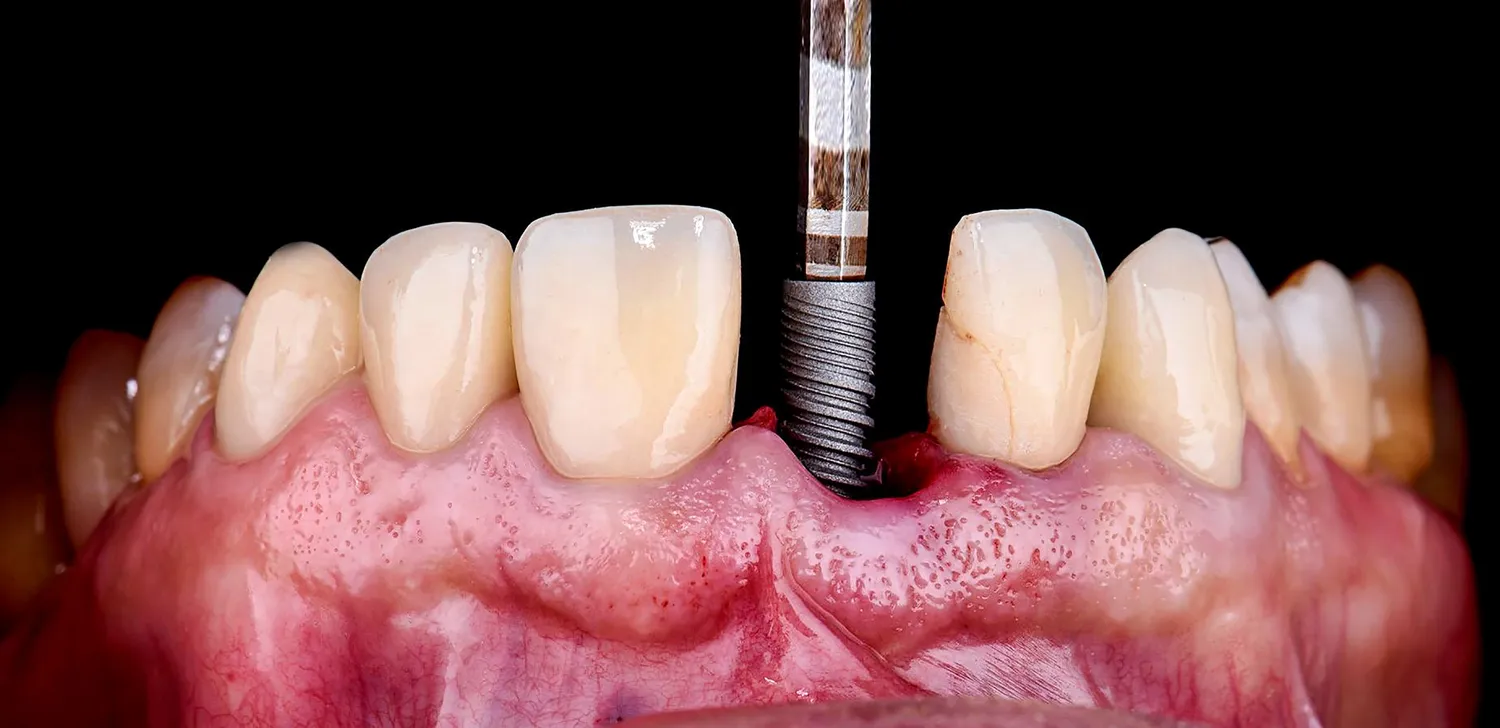
Decyzja o wszczepieniu implantów stomatologicznych to często krok w stronę odzyskania pełnej funkcjonalności i estetyki uśmiechu. Proces ten, choć zazwyczaj bezpieczny i skuteczny, wymaga starannego przygotowania i oceny stanu zdrowia pacjenta. Istnieją pewne sytuacje, w których implantacja może być odroczona lub nawet niemożliwa ze względu na stan zdrowia pacjenta. Zrozumienie tych czynników jest kluczowe, aby zapewnić bezpieczeństwo procedury i optymalne rezultaty leczenia. Pacjent, który rozważa implanty, musi być świadomy potencjalnych ograniczeń i przeciwwskazań. Właściwa diagnoza i konsultacja ze specjalistą pozwalają na uniknięcie powikłań i zapewnienie długoterminowego sukcesu leczenia implantologicznego. Dbanie o ogólny stan zdrowia jest równie ważne, jak higiena jamy ustnej, gdy myślimy o implantach.
Ważne jest, aby przed podjęciem decyzji o wszczepieniu implantów, pacjent dokładnie omówił swoją historię medyczną z lekarzem stomatologiem. Szczególną uwagę należy zwrócić na choroby przewlekłe, przyjmowane leki oraz wszelkie niedawne zabiegi medyczne. Stomatolog, analizując te informacje, jest w stanie ocenić ryzyko i zaproponować najlepsze rozwiązanie. Czasami drobne korekty stylu życia lub leczenie istniejących schorzeń mogą znacząco zwiększyć szanse na powodzenie terapii implantologicznej. Implanty to inwestycja w przyszłość, dlatego tak istotne jest, by została ona poprzedzona gruntowną analizą wszystkich aspektów zdrowotnych.
Kiedy implanty zębowe stają się problematyczne dla pacjenta
Implanty zębowe są doskonałym rozwiązaniem dla wielu osób, jednak nie dla wszystkich. Istnieje szereg schorzeń i stanów, które mogą stanowić przeciwwskazanie do ich wszczepienia. Należą do nich przede wszystkim choroby układowe wpływające na proces gojenia i regeneracji tkanki kostnej, takie jak niekontrolowana cukrzyca, choroby autoimmunologiczne czy poważne zaburzenia krzepnięcia krwi. Również niektóre terapie medyczne, na przykład radioterapia w obszarze głowy i szyi lub przyjmowanie określonych leków immunosupresyjnych, mogą znacząco utrudnić proces osteointegracji, czyli zrastania się implantu z kością. Palenie papierosów jest kolejnym ważnym czynnikiem ryzyka, ponieważ negatywnie wpływa na ukrwienie tkanki kostnej i zwiększa prawdopodobieństwo infekcji.
Niewystarczająca ilość tkanki kostnej w miejscu planowanego wszczepienia implantu jest częstym problemem, który może wymagać dodatkowych procedur, takich jak augmentacja kości. Jednak w niektórych przypadkach, gdy ubytek kostny jest zbyt duży lub jego jakość jest niezadowalająca, implantacja może nie być możliwa. Ważna jest również ocena stanu higieny jamy ustnej pacjenta. Niewystarczająca higiena sprzyja rozwojowi chorób przyzębia, które mogą prowadzić do utraty kości i w konsekwencji do niepowodzenia leczenia implantologicznego. Dlatego przed zabiegiem konieczne jest wyleczenie wszelkich stanów zapalnych dziąseł i zębów.
Do przeciwwskazań można zaliczyć także niektóre problemy stomatologiczne, takie jak nieleczone choroby przyzębia, aktywne stany zapalne w jamie ustnej, czy bruksizm, czyli nadmierne zaciskanie i zgrzytanie zębami, które może prowadzić do nadmiernego obciążenia implantu. W takich przypadkach konieczne jest wcześniejsze leczenie lub zastosowanie odpowiednich rozwiązań ochronnych. Pacjenci z chorobami psychicznymi, które mogą wpływać na zdolność do utrzymania prawidłowej higieny jamy ustnej lub przestrzegania zaleceń pooperacyjnych, również mogą być kandydatami o podwyższonym ryzyku. Każdy przypadek jest indywidualny i wymaga szczegółowej analizy przez doświadczonego specjalistę.
Krytyczne implanty przeciwwskazania o tym musisz wiedzieć w kontekście chorób
Choroby przewlekłe stanowią jedną z głównych grup przeciwwskazań do wszczepienia implantów. Szczególnie istotne są te, które wpływają na metabolizm kostny, układ odpornościowy lub proces gojenia. Niekompensowana cukrzyca, charakteryzująca się podwyższonym poziomem glukozy we krwi, znacząco zwiększa ryzyko infekcji i opóźnia gojenie, co może prowadzić do utraty implantu. Podobnie choroby autoimmunologiczne, takie jak reumatoidalne zapalenie stawów czy toczeń rumieniowaty układowy, mogą wpływać na zdolność organizmu do integracji implantu z kością.
Pacjenci z chorobami sercowo-naczyniowymi, zwłaszcza po niedawnych zawałach serca, udarach mózgu lub z arytmią serca, wymagają szczególnej ostrożności. Konieczna może być konsultacja z kardiologiem i odpowiednie przygotowanie do zabiegu, w tym modyfikacja leczenia farmakologicznego. Problemy z krzepnięciem krwi, wrodzone lub nabyte, również stanowią poważne przeciwwskazanie, ponieważ zwiększają ryzyko krwawienia podczas i po zabiegu. W takich sytuacjach stomatolog musi współpracować z hematologiem.
Choroby wątroby i nerek mogą wpływać na metabolizm leków stosowanych podczas i po zabiegu, a także na ogólny stan zdrowia pacjenta, utrudniając gojenie. Schorzenia układu oddechowego, takie jak przewlekła obturacyjna choroba płuc (POChP), mogą wpływać na tolerancję znieczulenia i potencjalnie zwiększać ryzyko powikłań infekcyjnych. Należy również wspomnieć o chorobach psychicznych, które mogą utrudniać współpracę z pacjentem i przestrzeganie zaleceń pooperacyjnych. W każdym z tych przypadków decyzja o implantacji powinna być podejmowana indywidualnie, po dokładnej analizie stanu zdrowia pacjenta i konsultacji z lekarzami innych specjalności.
Implanty przeciwwskazania o tym musisz wiedzieć w kontekście farmakoterapii
Przyjmowanie niektórych leków może wpływać na proces gojenia, krzepnięcie krwi lub reakcje organizmu na zabieg implantacji. Pacjenci przyjmujący leki przeciwzakrzepowe, takie jak warfaryna, acenokumarol czy nowe doustne antykoagulanty (NOAC), wymagają szczególnej uwagi. W niektórych przypadkach może być konieczne czasowe odstawienie leku lub zmiana jego dawki pod ścisłym nadzorem lekarza prowadzącego, aby zminimalizować ryzyko krwawienia. Decyzja ta zawsze powinna być podejmowana we współpracy z lekarzem przepisującym dany lek.
Leki immunosupresyjne, stosowane na przykład po przeszczepach narządów lub w leczeniu chorób autoimmunologicznych, mogą osłabiać zdolność organizmu do walki z infekcjami i wpływać na proces osteointegracji. W takich sytuacjach ryzyko niepowodzenia leczenia implantologicznego jest podwyższone. Podobnie leki bifosfoniany, stosowane w leczeniu osteoporozy i przerzutów nowotworowych do kości, mogą w rzadkich przypadkach prowadzić do martwicy kości szczęki po zabiegach chirurgicznych w obrębie jamy ustnej. Należy poinformować dentystę o przyjmowaniu tych leków.
Niektóre leki stosowane w leczeniu chorób onkologicznych, takie jak chemioterapia czy radioterapia, mogą negatywnie wpływać na stan błony śluzowej jamy ustnej, ślinianek i tkanki kostnej, co stanowi przeciwwskazanie do implantacji w trakcie lub bezpośrednio po leczeniu. Należy odczekać odpowiedni czas i uzyskać zgodę onkologa na przeprowadzenie zabiegu. Wszelkie sterydy przyjmowane długotrwale mogą również wpływać na proces gojenia i zwiększać ryzyko infekcji. Dlatego tak ważne jest, aby pacjent dokładnie poinformował lekarza stomatologa o wszystkich przyjmowanych lekach, suplementach diety i ziołach.
Implanty przeciwwskazania o tym musisz wiedzieć dla kobiet w ciąży i karmiących
Okres ciąży i karmienia piersią to szczególny czas w życiu kobiety, który wiąże się z wieloma ograniczeniami dotyczącymi procedur medycznych. Chociaż sama obecność implantów nie jest bezwzględnym przeciwwskazaniem, wszczepienie nowych implantów w tym czasie zazwyczaj nie jest zalecane. Wynika to przede wszystkim z konieczności stosowania potencjalnie szkodliwych leków, takich jak antybiotyki czy środki przeciwbólowe, które mogą być potrzebne w okresie pooperacyjnym. Ponadto, zmiany hormonalne zachodzące w organizmie kobiety w ciąży mogą wpływać na stan dziąseł i kości, potencjalnie utrudniając gojenie i zwiększając ryzyko powikłań.
Znieczulenie stosowane podczas zabiegu implantacji również może stanowić problem. Chociaż większość nowoczesnych środków znieczulających stosowanych przez stomatologów jest uznawana za bezpieczną w ograniczonych dawkach, lekarze często wolą unikać wszelkich procedur, które nie są absolutnie konieczne, podczas ciąży, zwłaszcza w pierwszym i trzecim trymestrze. Procedura implantacji jest zabiegiem chirurgicznym, który wymaga pewnego czasu regeneracji i może być stresujący dla organizmu, co również może negatywnie wpłynąć na przebieg ciąży.
W przypadku kobiet karmiących piersią, sytuacja jest nieco bardziej elastyczna, ale nadal wymaga ostrożności. Niektóre leki stosowane w leczeniu bólu czy infekcji mogą przenikać do mleka matki, co stanowi potencjalne zagrożenie dla niemowlęcia. Dlatego, jeśli implantacja jest konieczna, zazwyczaj zaleca się, aby kobieta przerwała karmienie piersią na określony czas po zabiegu lub wybrała leki, które są bezpieczne dla dziecka. W obu przypadkach, najlepszym rozwiązaniem jest odłożenie procedury implantacji do czasu zakończenia ciąży i okresu karmienia piersią, o ile nie jest to sytuacja nagła i zagrażająca życiu lub zdrowiu matki. Wszelkie decyzje powinny być podejmowane indywidualnie, po konsultacji z lekarzem stomatologiem oraz lekarzem prowadzącym ciążę lub pediatrą.
Implanty przeciwwskazania o tym musisz wiedzieć w przypadku młodego wieku
Wiek pacjenta jest istotnym czynnikiem, który należy wziąć pod uwagę przy planowaniu leczenia implantologicznego. U młodych osób, u których wzrost kości szczęk i żuchwy nie został jeszcze zakończony, wszczepienie implantów zazwyczaj nie jest zalecane. Implanty są urządzeniami stabilnymi, podczas gdy kości wokół nich nadal rosną. Może to prowadzić do nieprawidłowego osadzenia implantu, jego przemieszczenia względem innych zębów, a nawet do jego utraty w przyszłości. Zazwyczaj zaleca się odczekanie do momentu zakończenia rozwoju całego organizmu, co u dziewcząt następuje zwykle około 16-17 roku życia, a u chłopców około 18-19 roku życia, choć te wartości mogą się różnić indywidualnie.
Dokładne określenie momentu zakończenia wzrostu kości jest kluczowe. Czasami konieczne jest wykonanie dodatkowych badań radiologicznych, takich jak pantomogram lub cefalometryczne zdjęcie czaszki, aby ocenić stopień rozwoju kośćca. Nawet po osiągnięciu wieku dorosłego, jeśli pacjent ma nadal widoczne cechy niedojrzałego rozwoju twarzoczaszki, lekarz może zalecić dalsze obserwacje. Przed podjęciem decyzji o implantacji, stomatolog powinien ocenić nie tylko wiek metrykalny, ale również stopień dojrzałości biologicznej pacjenta.
W przypadku niepełnoletnich pacjentów, zgoda rodziców lub opiekunów prawnych na zabieg jest absolutnie konieczna. Poza kwestią wzrostu kości, ważne jest również upewnienie się, że młody pacjent rozumie wagę procedury, konieczność dbania o higienę jamy ustnej oraz potencjalne ryzyko i ograniczenia związane z implantami. Edukacja i świadomość pacjenta są kluczowe dla sukcesu długoterminowego. W sytuacjach, gdy braki zębowe u młodych osób są duże i powodują znaczące problemy funkcjonalne lub estetyczne, stomatolog może zaproponować tymczasowe rozwiązania, takie jak mosty protetyczne lub protezy ruchome, do czasu, gdy pacjent będzie mógł poddać się leczeniu implantologicznemu.
Implanty przeciwwskazania o tym musisz wiedzieć przy problemach z higieną
Utrzymanie doskonałej higieny jamy ustnej jest absolutnie kluczowe dla powodzenia i długoterminowego sukcesu leczenia implantologicznego. Pacjenci, którzy mają problemy z regularnym i dokładnym szczotkowaniem zębów oraz stosowaniem nici dentystycznej lub irygatora, stanowią grupę podwyższonego ryzyka. Brak odpowiedniej higieny prowadzi do gromadzenia się płytki nazębnej i bakterii, co z kolei może wywołać zapalenie dziąseł (gingivitis), a w dalszej kolejności zapalenie przyzębia (periodontitis). Te stany zapalne mogą zaatakować tkankę kostną otaczającą implant, prowadząc do jego utraty, zjawiska znanego jako peri-implantitis.
Przed wszczepieniem implantów, stomatolog zawsze przeprowadza dokładną ocenę stanu higieny pacjenta. Jeśli higiena jest niewystarczająca, pacjent zostanie poinstruowany o prawidłowych technikach mycia zębów i stosowania akcesoriów do higieny międzyzębowej. W niektórych przypadkach może być konieczne przeprowadzenie profesjonalnego czyszczenia zębów i instruktażu higienizacyjnego przez higienistkę stomatologiczną. Jeśli pacjent nie jest w stanie lub nie chce poprawić swoich nawyków higienicznych, implantacja może zostać odroczona lub nawet uznana za niemożliwą do przeprowadzenia.
Ważne jest, aby pacjent był świadomy, że opieka nad implantami jest procesem ciągłym. Nawet po udanym zabiegu i okresie gojenia, regularne kontrole stomatologiczne i profesjonalne czyszczenie implantów są niezbędne. Pacjenci, którzy wykazują brak zaangażowania w utrzymanie higieny, nawet po wszczepieniu implantów, ryzykują ich utratę. Dlatego odpowiednia motywacja i zrozumienie odpowiedzialności za pielęgnację są równie ważne, jak stan zdrowia ogólnego i jakość tkanki kostnej.
Implanty przeciwwskazania o tym musisz wiedzieć dla osób z bruksizmem
Bruksizm, czyli mimowolne zaciskanie lub zgrzytanie zębami, stanowi istotne wyzwanie w leczeniu implantologicznym. Nadmierne siły działające na implanty podczas epizodów bruksizmu mogą prowadzić do ich przeciążenia, obluzowania, a nawet złamania. Kość wokół implantu, która jest naturalnie bardziej wrażliwa na siły okluzyjne niż naturalne więzadło ozębnej, może nie wytrzymać takich obciążeń. Dlatego u pacjentów zmagających się z bruksizmem, przed podjęciem decyzji o implantacji, konieczna jest szczegółowa ocena i planowanie leczenia.
Często pierwszym krokiem jest próba zidentyfikowania przyczyn bruksizmu, które mogą być związane ze stresem, wadami zgryzu lub innymi czynnikami. Leczenie bruksizmu może obejmować terapię behawioralną, techniki relaksacyjne, a także zastosowanie specjalnych aparatów ochronnych. Najczęściej stosowanym rozwiązaniem jest wykonanie indywidualnie dopasowanej szyny nagryzowej, która chroni zęby i implanty przed nadmiernym naciskiem podczas snu. Szyna ta powinna być noszona regularnie, zgodnie z zaleceniami lekarza.
W niektórych przypadkach, lekarz stomatolog może zdecydować się na zastosowanie implantów o specjalnej konstrukcji lub o zwiększonej średnicy, które są bardziej odporne na obciążenia. Może być również konieczne modyfikacje planu protetycznego, na przykład poprzez wykonanie uzupełnienia protetycznego na kilku implantach, co rozłoży siły. W skrajnych przypadkach, gdy bruksizm jest bardzo nasilony i trudny do opanowania, a ryzyko powikłań jest wysokie, lekarz może uznać implantację za przeciwwskazaną. Decyzja ta zawsze powinna być podjęta po dokładnej analizie indywidualnego przypadku pacjenta i potencjalnych korzyści w stosunku do ryzyka.
„`