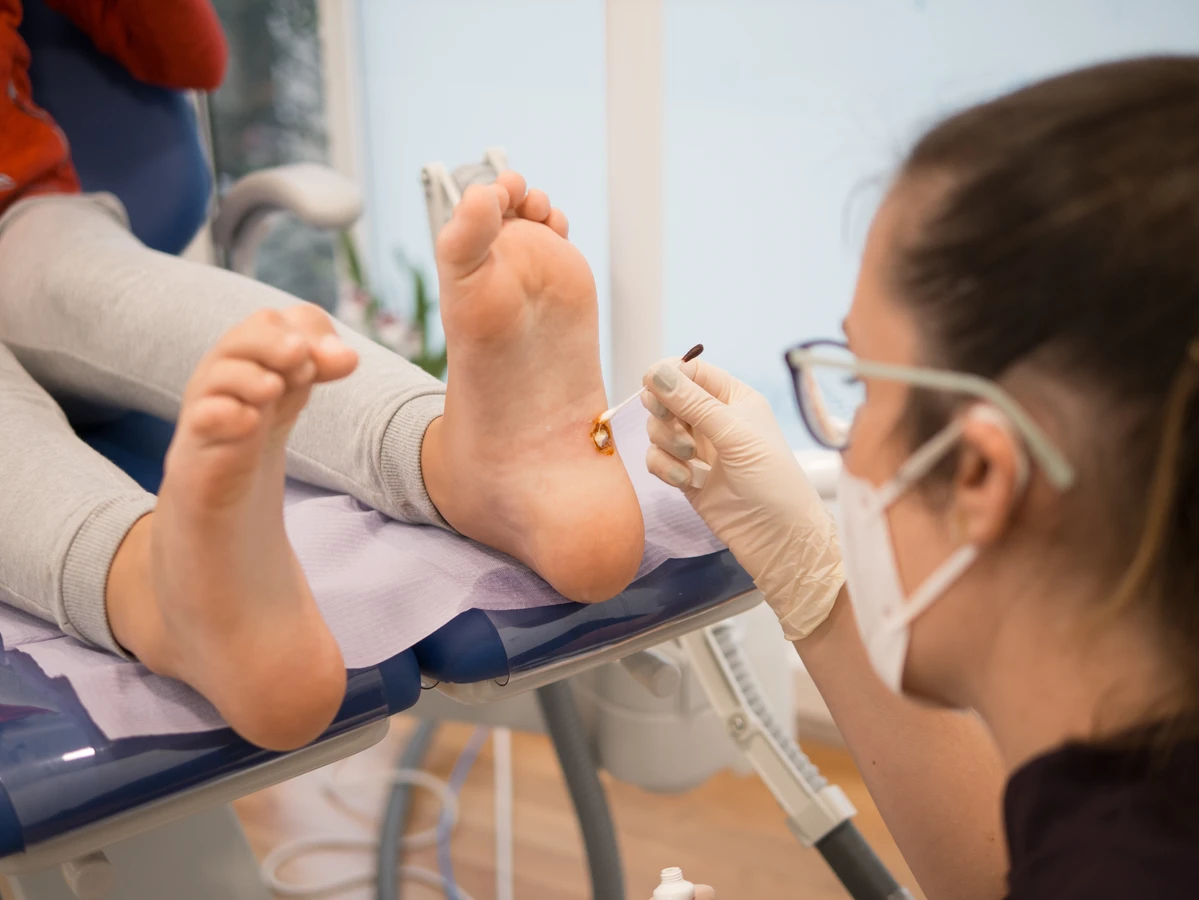
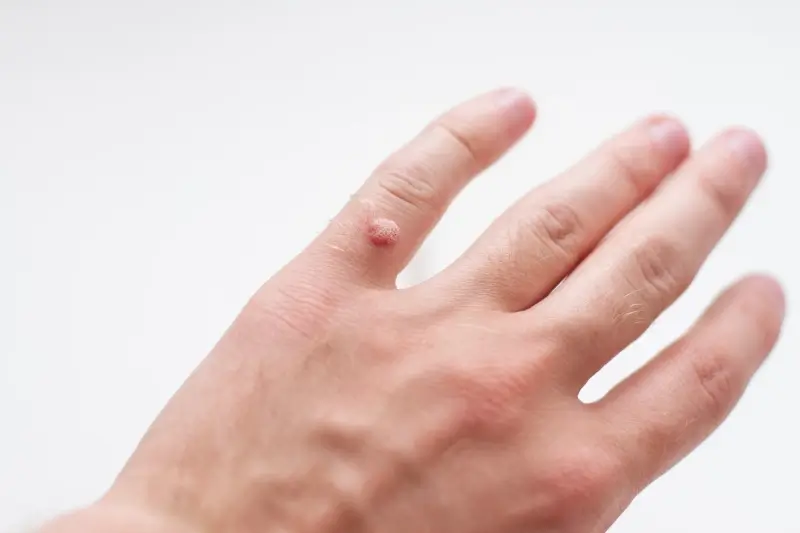
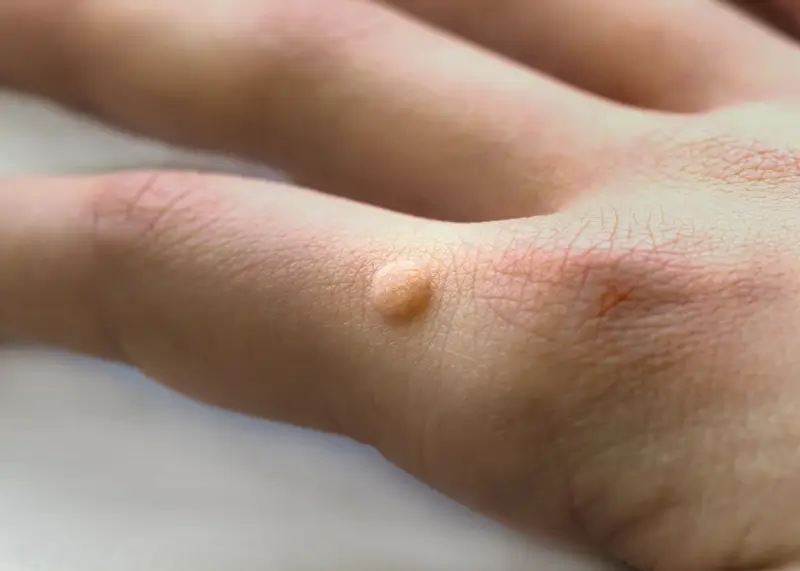
Kurzajki, powszechnie znane jako brodawki, to niegroźne, choć często uciążliwe zmiany skórne wywoływane przez wirusy brodawczaka ludzkiego, czyli HPV (ang. human papillomavirus). Te niewielkie narośla mogą pojawiać się na różnych częściach ciała, najczęściej na dłoniach, stopach, a także na twarzy czy narządach płciowych. Ich obecność jest zazwyczaj sygnałem, że wirus zakaził komórki naskórka, prowadząc do ich nadmiernego rozrostu. Zrozumienie, od czego robią się kurzajki, jest kluczowe dla profilaktyki i skutecznego leczenia.
Wirus HPV jest bardzo powszechny i istnieje ponad sto jego typów. Niektóre z nich są łagodne i odpowiadają za powstawanie brodawek na skórze, inne mogą prowadzić do rozwoju zmian przednowotworowych i nowotworów, zwłaszcza raka szyjki macicy. To właśnie te wirusy odpowiadają za powstawanie kurzajek, atakując naskórek poprzez drobne uszkodzenia skóry. Po wniknięciu do komórek, wirus namnaża się, powodując ich nieprawidłowy podział i charakterystyczny wygląd brodawki. Warto podkreślić, że kurzajki nie pojawiają się z dnia na dzień; od momentu zakażenia do uwidocznienia się zmiany może minąć od kilku tygodni do nawet kilku miesięcy.
Rozpoznanie kurzajki zazwyczaj nie sprawia trudności. Ich wygląd jest dość charakterystyczny. Najczęściej przyjmują formę twardych, grudkowatych narośli, o nierówn
ej, brodawkowatej powierzchni. Kolor kurzajki może być zbliżony do koloru skóry, ale czasem przybiera odcień szarawy lub lekko brązowawy. Wielkość brodawek jest zmienna – mogą mieć zaledwie kilka milimetrów średnicy lub osiągać większe rozmiary, a nawet zlewać się ze sobą, tworząc większe skupiska. Lokalizacja również bywa różna, co wpływa na ich wygląd. Na przykład kurzajki na stopach, zwane brodawkami podeszwowymi, często rosną do wewnątrz pod wpływem nacisku podczas chodzenia, sprawiając ból i przypominając odciski.
Istnieją różne rodzaje kurzajek, zależne od typu wirusa HPV i miejsca występowania. Najczęściej spotykane to: brodawki zwykłe (najczęściej na palcach, dłoniach i łokciach), brodawki płaskie (na twarzy i grzbietach dłoni), brodawki nitkowate (na szyi, powiekach, w okolicach nosa i ust) oraz wspomniane wcześniej brodawki podeszwowe. Rzadsze, ale bardziej specyficzne, są brodawki narządów płciowych, które wymagają odrębnego podejścia diagnostycznego i terapeutycznego. Zrozumienie tych różnic jest pomocne w doborze odpowiedniej metody leczenia, która często zależy od lokalizacji i rodzaju brodawki.
Główne przyczyny powstawania kurzajek na skórze
Głównym i jedynym czynnikiem wywołującym kurzajki jest zakażenie wirusem brodawczaka ludzkiego (HPV). Wirus ten jest bardzo rozpowszechniony w środowisku i przenosi się przede wszystkim przez bezpośredni kontakt ze skórą osoby zakażonej lub z powierzchniami, na których wirus przetrwał. Osoby z osłabionym układem odpornościowym, osoby często korzystające z miejsc publicznych, takich jak baseny, siłownie czy sauny, a także osoby z mikrourazami skóry są bardziej narażone na zakażenie. Ważne jest, aby zrozumieć, że sam wirus nie jest wystarczający do powstania kurzajki – potrzebne są również sprzyjające okoliczności, takie jak uszkodzenie bariery ochronnej skóry.
Drogi przenoszenia wirusa HPV są różnorodne. Najczęściej dochodzi do zakażenia przez bezpośredni kontakt skóra do skóry. Jeśli ktoś ma kurzajkę na dłoni, może nieświadomie przenieść wirusa na inne części swojego ciała, np. dotykając twarzy. Wirus może również przetrwać na przedmiotach codziennego użytku, takich jak ręczniki, obuwie, czy powierzchnie w miejscach publicznych. Wilgotne i ciepłe środowiska, takie jak szatnie na basenach czy pod prysznicami, sprzyjają namnażaniu się wirusa i zwiększają ryzyko zakażenia. Dlatego też miejsca te są często określane jako potencjalne źródła infekcji.
Istnieje kilka czynników, które mogą zwiększać podatność na zakażenie wirusem HPV i rozwój kurzajek. Należą do nich między innymi: obniżona odporność organizmu, która może być spowodowana chorobami przewlekłymi, stresem, niedożywieniem lub przyjmowaniem leków immunosupresyjnych. U dzieci i młodzieży układ odpornościowy jest często jeszcze w fazie rozwoju, co czyni je bardziej podatnymi na infekcje wirusowe, w tym na kurzajki. Również obecność drobnych skaleczeń, otarć czy pęknięć na skórze ułatwia wirusowi wniknięcie do organizmu. Warto pamiętać, że kurzajki są bardzo zaraźliwe, a ich rozprzestrzenianie się można ograniczyć poprzez odpowiednią higienę i unikanie kontaktu z nimi.
W kontekście od czego robią się kurzajki, kluczowe jest zrozumienie, że sam kontakt z wirusem nie gwarantuje pojawienia się brodawki. Układ odpornościowy zdrowej osoby jest w stanie skutecznie zwalczyć wirusa, zanim ten zdąży spowodować widoczne zmiany. Jednak w przypadku osłabionej odporności lub gdy wirus znajdzie dogodne warunki do namnażania, może dojść do rozwoju kurzajki. Dlatego też dbanie o ogólną kondycję organizmu i wzmocnienie odporności jest ważnym elementem profilaktyki.
Jak wirus HPV prowadzi do powstania brodawek skórnych
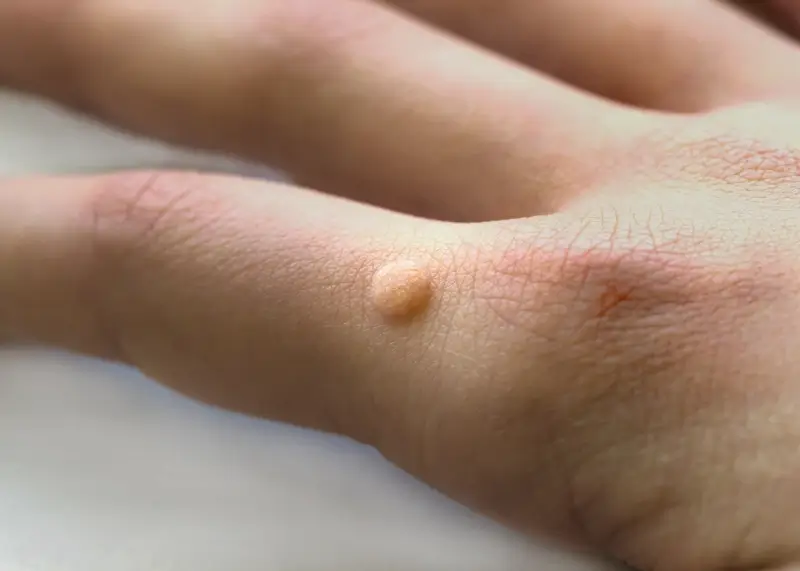
Proces ten prowadzi do niekontrolowanego wzrostu i podziału komórek w zainfekowanym obszarze. Wirus HPV wpływa na cykl komórkowy, hamując naturalne mechanizmy apoptozy (programowanej śmierci komórki) i stymulując jej nadmierne namnażanie. Efektem tego jest powstanie charakterystycznych zmian, które obserwujemy jako kurzajki. Nierówna powierzchnia brodawki wynika z nieregularnego wzrostu komórek nabłonka, a obecność drobnych, ciemnych kropek widocznych wewnątrz kurzajki to zazwyczaj zatrzymane naczynia krwionośne, które odżywiają rozwijającą się zmianę. Wirus HPV, choć jest czynnikiem wywołującym, sam w sobie nie jest widoczny gołym okiem.
Czas inkubacji, czyli okres od momentu zakażenia do pojawienia się widocznej kurzajki, jest zróżnicowany i może trwać od kilku tygodni do nawet kilku miesięcy. Zależy to od wielu czynników, takich jak rodzaj wirusa, stan układu odpornościowego danej osoby oraz miejsce zakażenia. W tym okresie wirus powoli namnaża się w komórkach naskórka, przygotowując się do wywołania widocznej zmiany. Czasami układ odpornościowy jest w stanie samodzielnie zwalczyć infekcję wirusową jeszcze zanim pojawią się jakiekolwiek objawy, co jest szczególnie częste u dzieci. Jednak w przypadkach, gdy obrona organizmu jest osłabiona lub wirus jest szczególnie agresywny, kurzajka rozwija się.
Ważne jest, aby zrozumieć, że kurzajki są zmianami wywołanymi przez wirusy, a nie przez bakterie czy grzyby. Oznacza to, że antybiotyki nie są skuteczne w leczeniu kurzajek. Skuteczne metody terapeutyczne skupiają się na zniszczeniu zainfekowanych komórek lub stymulowaniu układu odpornościowego do walki z wirusem. Wiedza o tym, jak wirus HPV działa na komórki skóry, pozwala na lepsze zrozumienie mechanizmu powstawania kurzajek i wybór najodpowiedniejszej strategii leczenia. Z tego powodu kluczowe jest rozróżnienie od czego robią się kurzajki, aby móc odpowiednio zareagować.
Czynniki sprzyjające rozwojowi kurzajek u różnych osób
Choć wirus HPV jest główną przyczyną kurzajek, nie każda osoba zakażona wirusem rozwinie brodawki. Istnieje szereg czynników, które mogą zwiększać podatność na rozwój tych zmian skórnych. Jednym z najważniejszych jest stan układu odpornościowego. Osoby z naturalnie osłabioną odpornością, na przykład z powodu chorób autoimmunologicznych, infekcji wirusowych (jak HIV) lub w trakcie terapii immunosupresyjnych (po przeszczepach organów), są bardziej narażone na rozwój rozległych i trudnych do leczenia kurzajek. Młodszy wiek również może być czynnikiem ryzyka; układy odpornościowe dzieci i młodzieży mogą być jeszcze nie w pełni rozwinięte, co ułatwia wirusom namnażanie się.
Środowisko, w którym przebywamy, odgrywa znaczącą rolę w ekspozycji na wirusa HPV. Miejsca publiczne o dużej wilgotności i cieple, takie jak baseny, sauny, łaźnie, siłownie, a także wspólne prysznice, stanowią idealne siedlisko dla wirusa i zwiększają ryzyko zakażenia. Kontakt z wodą, która może być zanieczyszczona wirusem, oraz chodzenie boso po mokrych powierzchniach sprzyja przenoszeniu się infekcji. Osoby pracujące w takich miejscach lub często z nich korzystające, powinny zachować szczególną ostrożność i stosować odpowiednie środki ochrony.
Uszkodzenia skóry stanowią bramę dla wirusa HPV. Drobne skaleczenia, zadrapania, pęknięcia naskórka, a nawet nadmierne wysuszenie skóry, mogą ułatwić wirusowi wniknięcie do organizmu. Dlatego osoby wykonujące prace manualne, narażone na drobne urazy, lub cierpiące na schorzenia skóry jak egzema czy łuszczyca, mogą być bardziej podatne na rozwój kurzajek. Również nawyk obgryzania paznokci lub skubania skórek wokół nich może prowadzić do przeniesienia wirusa z innych części ciała na okolice paznokci, gdzie łatwo tworzą się brodawki.
Warto również wspomnieć o specyficznych sytuacjach. Na przykład, osoby zmagające się z nadmierną potliwością stóp (hiperhydrozą) tworzą idealne środowisko dla wirusów i bakterii. Wilgotna skóra stóp jest bardziej podatna na uszkodzenia, a obecność potu sprzyja rozwojowi drobnoustrojów. W takich warunkach wirus HPV ma większe szanse na zainfekowanie naskórka i wywołanie brodawek podeszwowych. Zrozumienie, od czego robią się kurzajki w konkretnych sytuacjach, pozwala na wdrożenie skutecznych działań profilaktycznych i ochronnych, dostosowanych do indywidualnych potrzeb i stylu życia.
Profilaktyka i zapobieganie powstawaniu nowych kurzajek
Zapobieganie powstawaniu kurzajek opiera się przede wszystkim na unikaniu kontaktu z wirusem HPV oraz na dbaniu o ogólną kondycję organizmu. Kluczowe jest przestrzeganie zasad higieny osobistej. Regularne mycie rąk, szczególnie po kontakcie z potencjalnie zanieczyszczonymi powierzchniami, jest podstawową zasadą. W miejscach publicznych, takich jak baseny, siłownie czy toalety, zaleca się używanie własnych ręczników i obuwia ochronnego, np. klapek. Unikanie dotykania kurzajek własnych lub cudzych, a także nie dzielenie się przedmiotami osobistego użytku, jak ręczniki czy pilniki do paznokci, może znacząco ograniczyć ryzyko rozprzestrzeniania się wirusa.
Wzmocnienie układu odpornościowego jest kolejnym ważnym elementem profilaktyki. Zdrowa dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie stresu pomagają organizmowi skuteczniej zwalczać infekcje wirusowe. W okresach zwiększonego ryzyka zachorowań, można rozważyć suplementację witamin wspierających odporność, jednak zawsze warto skonsultować się z lekarzem lub farmaceutą przed rozpoczęciem jakiejkolwiek suplementacji. Silny organizm jest w stanie samodzielnie poradzić sobie z wirusem HPV, zanim ten zdąży wywołać widoczne zmiany skórne.
Osoby mające skłonność do kurzajek, zwłaszcza dzieci, powinny być edukowane na temat sposobów ochrony. Należy unikać obgryzania paznokci i skubania skórek, ponieważ takie nawyki mogą prowadzić do powstania mikrourazów, przez które wirus łatwiej wnika do organizmu. W przypadku posiadania kurzajki, ważne jest, aby nie drapać jej i nie próbować samodzielnie usuwać jej w sposób mechaniczny, gdyż może to prowadzić do rozprzestrzenienia wirusa na inne części ciała. W przypadku wątpliwości co do pochodzenia zmiany skórnej lub w celu uzyskania profesjonalnej porady, zawsze warto skonsultować się z lekarzem dermatologiem.
Warto również zwrócić uwagę na szczepienia przeciwko wirusom HPV. Chociaż są one przede wszystkim zalecane w celu zapobiegania infekcjom przenoszonym drogą płciową i związanym z nimi nowotworom, niektóre typy wirusa HPV chronią również przed brodawkami zwykłymi i płciowymi. Szczepienia są najskuteczniejsze, gdy są podane przed rozpoczęciem aktywności seksualnej, ale mogą być rozważane również u starszych osób. Zapobieganie rozwojowi kurzajek jest procesem wieloaspektowym, wymagającym zarówno dbałości o higienę, jak i wzmacniania ogólnej odporności organizmu.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Chociaż większość kurzajek jest niegroźna i można je leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których wizyta u lekarza staje się koniecznością. Jeśli kurzajki pojawiają się nagle, w dużej liczbie, lub szybko się rozprzestrzeniają, może to być sygnał, że układ odpornościowy jest osłabiony, co wymaga dalszej diagnostyki. Lekarz dermatolog będzie w stanie ocenić przyczynę takiego stanu i zalecić odpowiednie postępowanie. Samodzielne usuwanie kurzajek w takich przypadkach może być nieskuteczne i potencjalnie szkodliwe.
Szczególną uwagę należy zwrócić na kurzajki zlokalizowane w okolicach narządów płciowych lub w okolicy odbytu. Brodawki tego typu, zwane kłykcinami kończystymi, są przenoszone drogą płciową i wymagają specjalistycznego leczenia. Mogą być one objawem infekcji wirusem HPV o wyższym potencjale onkogennym, dlatego ważne jest, aby jak najszybciej skonsultować się z lekarzem ginekologiem lub urologiem. Zaniedbanie tych zmian może prowadzić do poważnych konsekwencji zdrowotnych, w tym do rozwoju nowotworów.
Wizyta u lekarza jest również wskazana, gdy kurzajki są bolesne, krwawią, ulegają zapaleniu lub szybko zmieniają swój wygląd. Takie objawy mogą sugerować wtórne zakażenie bakteryjne lub inne schorzenia skóry, które wymagają profesjonalnej interwencji medycznej. Szczególnie niepokojące są zmiany, które szybko rosną, zmieniają kształt, kolor lub zaczynają swędzieć. W takich przypadkach lekarz może zlecić dodatkowe badania, w tym biopsję, aby wykluczyć inne, potencjalnie groźne zmiany skórne.
Nawet jeśli kurzajki nie powodują bólu ani dyskomfortu, ale są zlokalizowane w miejscach, gdzie stanowią problem estetyczny lub funkcjonalny (np. na twarzy, dłoniach, stopach), warto skonsultować się z lekarzem. Dermatolog dysponuje szerokim wachlarzem metod leczenia, od terapii farmakologicznej po zabiegi kriochirurgiczne, laserowe czy elektrokoagulację, które mogą być bardziej skuteczne i bezpieczne niż metody domowe. Zrozumienie, od czego robią się kurzajki, jest pierwszym krokiem, ale wiedza, kiedy szukać profesjonalnej pomocy, jest równie ważna dla zachowania zdrowia.